Kniegelenk, Arthrose
Synonyme
Kniegelenkverschleiß; Gonarthrose
Englischer Begriff
Osteoarthritis of the knee; Degenerative arthritis of the knee; Gonarthrosis
Definition
Der Begriff Gonarthrose beschreibt die progrediente Schädigung der knorpeligen Gelenkoberflächen.
Siehe auch Osteoarthrose.
Pathogenese
Es wird zwischen primärer (idiopathischer) und sekundärer Gonarthrose (siehe Tabelle 1) unterschieden. Risikofaktoren der primären Gonarthrose sind hohes Lebensalter, große mechanische Belastungen (durch repetitive Mikrotraumen) und Übergewicht. Genetische Faktoren scheinen ebenfalls eine Rolle zu spielen.
Tabelle 1.
Ursachen der sekundären Gonarthrose.
|
posttraumatisch (Tibiakopffraktur, intraartikuläre Frakturen) |
|
kongenitale Missbildung (Genu valgum/varum) |
|
Achsenfehlstellungen (varus/valgus) |
|
metabolisch (Diabetes mellitus, Hämochromatose, Chondrokalzinose, Rachitis, Morbus Gaucher, Morbus Wilson, Ochronose) |
|
endokrinologisch (Akromegalie, Hyperparathyreoidismus, Hyperurikämie, Kristallopathien) |
|
entzündlich (Arthritis) |
|
neurogene Ursachen |
|
aseptische Knochennekrose (Osteochondrosis dissecans, Morbus Ahlbaeck) |
Durch äußere Gewalteinwirkung oder endogene Änderungen der Knorpelzusammensetzung kommt es zur initialen Knorpelschädigung und Veränderung der mechanischen Belastbarkeit. Hieraus resultiert ein zunehmender Knorpelverlust. Morphologisch verlaufen diese Veränderungen über die Stadien der Knorpelerweichung, den Einriss der Knorpeloberfläche und Knorpeldefekte zunehmender Tiefe bis zum kompletten Verlust der Knorpelschicht.
Symptome
Die Symptomatik der Gonarthrose ist vom jeweiligen Stadium abhängig. Zunächst stehen belastungsabhängige Knieschmerzen im Vordergrund, die sich in Ruhe bessern, und Anlaufschmerzen. Später kommt es zu zunehmenden Ruheschmerzen bis hin zum Dauerschmerz, zu Bewegungs- und Funktionseinschränkung (Schon-, Verkürzungshinken, verkürzte Gehstrecke), Schwellung und Gelenkerguss und gegebenenfalls zur Instabilität mit Giving-way-Phänomen. Im weiteren Verlauf führen Deformitäten der gelenkbildenden Knochen zu äußerlich sichtbaren Achsenabweichungen.
Diagnostik
Radiologisch erkennt man in den Standardprojektionen Gelenkspaltverschmälerung, subchondrale Sklerosierung, Geröllzystenbildung und Osteophyten. Zusätzlich kann die 45°-Belastungsaufnahme nach Rosenberg hilfreich sein, um Knorpeldefekte zu erkennen, die im Gelenkbereich liegen, der in Beugung zwischen 30° und 60° belastet wird und der zumeist besonders früh im Krankheitsverlauf geschädigt wird. Achsenabweichungen werden auf Ganzbeinaufnahmen beurteilt.
Weiterführende bildgebende Verfahren wie Magnetresonanztomographie sind nur bei speziellen Fragestellungen erforderlich.
Differenzialdiagnose
Arthritis, Osteochondrosis dissecans, Fraktur (siehe Tabelle 1).
Therapie
Ziel der Behandlung ist es einerseits, die subjektiven Beschwerden des Patienten zu verringern, andererseits, das Fortschreiten der arthrotischen Veränderungen aufzuhalten bzw. zu verzögern.
Akuttherapie
Die Schmerzreduktion mit Analgetika und Antiphlogistika und die Bewegungstherapie stehen im Vordergrund.
Konservative/symptomatische Therapie
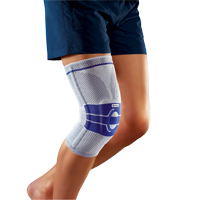
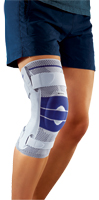
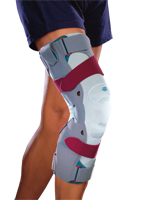
Die krankengymnastische und physikalische Behandlung ist ein wichtiger Bestandteil der Behandlung. Hierzu zählen Muskelkräftigung der Quadrizepsmuskulatur, mobilisierende und koordinationsfördernde Übungen. Analgesie, physikalische Therapie (Wärme-, Kryo-, Elektrotherapie und Ultraschall) und intraartikuläre Infiltrationen können schmerzlindernd wirken. Ebenso können Knieorthesen („unloader brace“) durch Entlastung der betroffenen Gelenkhälfte und Schuheinlagen Beschwerdelinderung bringen.
Medikamentöse Therapie
Systemische Applikationen von Analgetika und Antiphlogistika stehen zur Verfügung. Bei leichten Beschwerden zeigt Paracetamol eine gute Wirksamkeit, bei stärkeren Beschwerden kann auf NSAID (non-steroid anti-inflammatory drugs) zurückgegriffen werden. Bei starken Schmerzen kann die Behandlung durch Opioide ergänzt werden. Intraartikuläre Gabe von Kortikoiden ist vor allem in fortgeschrittenen Arthrosestadien bei akuter Schmerzexazerbation indiziert.
Eine Gruppe von Medikamenten, die die Progression der Arthrose aufhalten soll, wurde unter dem Begriff „slow acting drugs in osteoarthritis (SADOA)“ zusammengefasst. Hierunter zählen Wirkstoffe wie Hyaluronsäure, Glucosaminsulfat, Chondroitinsulfat und Diazerein.
Operative Therapie
Je nach Arthrosestadium kommen gelenkerhaltende oder gelenkersetzende Operationen in Bertacht. Nur ausnahmsweise wird die Indikation zur Gelenkversteifung gestellt.
Unter gelenkerhaltende Operationen fällt das arthroskopische Gelenkdébridement. Dazu zählt die Gelenkspülung, Teilsynovektomie, Glättung chondromalazischer Herde und Resektion geschädigter Meniskusanteile. Hierdurch können auch längerfristige Erfolge erzielt werden. Markraumeröffnende Verfahren wie Mikrofrakturierung, Pridie-Bohrung und Abrasionschondroplastik führen zur Bildung von Faserknorpel. Die autologe Chondrozytentransplantation und osteochondrale Transplantation (OATS) kommen vor allem nach traumatischen chondralen Defekten in Betracht und spielen bei der Arthrosebehandlung keine wesentliche Rolle.
Unilaterale Gonarthrosen können durch die Korrekturosteotomie behandelt werden, wenn eine entsprechende Achsendeformität vorliegt. Bei Varusgonarthrose erfolgt die valgisierende Tibiakopfumstellungsosteotomie, bei Valgusgonarthrose die suprakondyläre varisierende Osteotomie.
Im fortgeschrittenen Arthrosestadium erfolgt der Gelenkersatz durch uni-, bi- oder trikompartimentale Alloarthroplastik (siehe dort).
Dauertherapie
Allgemeine Maßnahmen wie Gewichtsreduktion und Vermeidung von beruflichen oder sportlichen Überlastungen sollten Basis der Therapie sein und auf Dauer erfolgen.
Nachsorge
Die Nachbehandlung richtet sich nach der durchgeführten Operation. Nach arthroskopischem Gelenkdébridement erfolgt die sofortige Aufbelastung. Nach markraumeröffnenden Verfahren muss eine Ent- bzw. Teilbelastungsphase für sechs Wochen beibehalten werden. Zusätzlich ist die intensive Behandlung mit passiver kontinuierlicher Mobilisation (Motorschiene) erforderlich. Nach gelenkersetzenden Operationen kann nach muskulärer Kontrolle voll belastet werden.
Autor
Matthias Kusma
© Springer 2017 |
Powered by kb-soft |
|